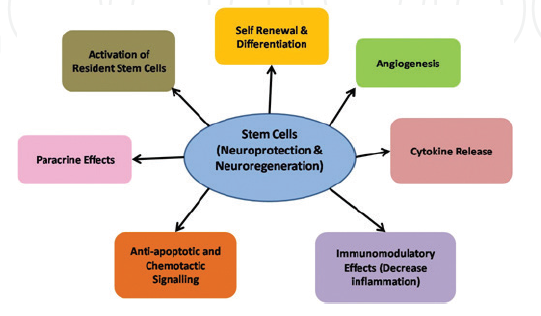
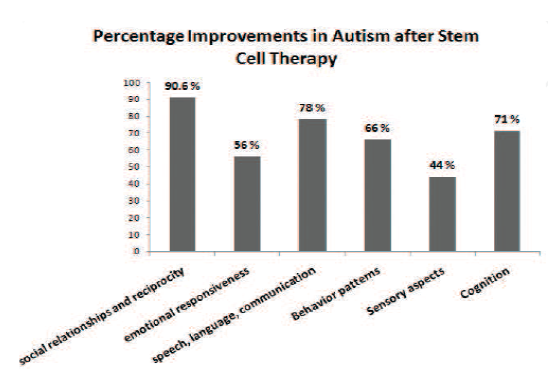
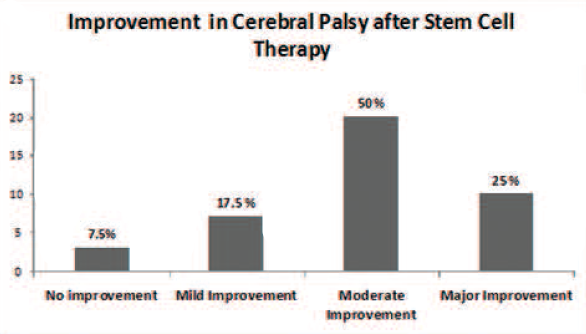
Tidur merupakan kebutuhan dasar manusia karena manusia menggunakan sepertiga waktu hidupnya untuk tidur. Tidur dan istirahat memiliki peran penting dalam kesehatan seseorang. Dalam Occupational Therapy Practice Framework 4th Edition American Occupational Therapy Association (AOTA) (2020), tidur dan istirahat sudah tidak lagi masuk kedalam kategori Activity Daily Living (ADL) namun sudah berdiri sendiri yaitu menjadi domain tidur dan istirahat (sleep dan rest).
Hal ini menunjukkan betapa pentingnya tidur dan istirahat bagi seseorang. Tanpa tidur yang memadai, kinerja pekerjaan siang hari seperti mengemudi, produktivitas, leisure, dan partisipasi sosial dapat terganggu (Smallfield & Molitor, 2018). Hal tersebut menjadi salah satu concern seorang terapis okupasi dalam perihal meningkatkan kualitas hidup seseorang melalui peningkatan kualitas tidur klien.
Apa itu Sleep Deprivation dan Efeknya?

Kurang tidur atau sleep deprivation (DEP-rih-VA-shun) adalah kondisi yang terjadi jika seseorang tidak cukup tidur. Sleep deprivation terjadi jika seseorang memiliki satu atau lebih tanda berikut (National Heart Lung and Blood Institute, 2012):
- Tidak mendapatkan cukup tidur (kurang tidur),
- Tidur pada waktu yang salah hari (yaitu, tidak sinkron dengan jam alami tubuh (Body’s Natural Clock)),
- Tidur tidak nyenyak atau tidak mendapatkan semua jenis tidur yang dibutuhkan tubuh,
- Memiliki gangguan tidur yang menyebabkan tidur yang tidak cukup atau menyebabkan kualitas tidur yang buruk .
Adapun penyebab umum dan tambahan terjadinya sleep deprivation adalah kurang tidur, kemudian penyebab lainnya adalah (American Journal of Respiratory and Critical Care Medicine, 2019; AOTA, 2019):
- Adanya keterkaitan dengan kondisi medis seperti penyakit diabetes, mood disorder, jantung dan stroke yang menyebabkan circadian rhythm disturbance,
- Kondisi Attention Deficit Hyperactivity Disorder (ADHD), Autism Spectrum Disorder, Sleep disorder seperti insomnia,
- Nyeri akibat artritis, osteoporosis dan penyakit yang menyebabkan nyeri lainnya,
- Depresi, stress dan kecemasan.
Efek negatif dari sleep deprivation terbagi menjadi dua jenis yaitu short term effect dan long term effect (Bilwise (1997) dalam AOTA (2019)). Short term effect meliputi kecemasan, mengantuk saat berkendara, mudah lupa, sulit konsentrasi, penurunan performa aktivitas dan kesadaran, gangguan memori dan kognitif, stress terhadap hubungan dan automobile accident (Kecelakaan mobil atau saat berkendara).
Kemudian long term effect berupa tekanan darah tinggi, serangan jantung, stroke, obesitas, diabetes tipe 2, depresi dan gangguan emosi, dan kualitas hidup yang rendah.
Screening, Evaluasi & Intervensi Terapi Okupasi pada Sleep deprivation

Screening
Tahapan awal yang wajib dilakukan seorang terapis okupasi terhadap klien adalah screening. Screening yang dilakukan dapat berupa screening test dan screening task. Karena tidur memainkan peran utama dalam kehidupan semua orang, terapis okupasi harus menanyakan tentang tidur klien mereka dalam setiap evaluasi awal (Pierce & Summers, 2011).
Mendapatkan informasi yang menyeluruh tentang sejauh mana masalah tidur seseorang adalah kunci untuk menemukan intervensi yang ideal. Informasi ini dapat mulai didapatkan di awal dengan evaluasi informal, seperti melihat kondisi fisik klien saat datang ke terapis seperti raut wajah, cara berjalan, berbicara dan melihat secara menyeluruh apakah muncul gejala-gejala yang diakibatkan oleh sleep deprivation seperti kecemasan, hilangnya memori & kesadaran serta mengajukan pertanyaan-pertanyaan dasar tentang riwayat tidur klien.
Pertanyaan-pertanyaan dasar tentang riwayat tidur seseorang harus mencakup pertanyaan seperti kualitas tidur klien (berapa lama durasi tidur klien, jadwal, pola tidur, dan perasaan saat bangun), lingkungan tidur klien (apakah ada gangguan dari luar seperti suara berisik, suhu kamar, jumlah orang yang tidur di ruangan klien, bagaimana cahaya di ruangan), faktor lain yang terkait (apakah menggunakan obat tidur, bagaimana rutinitas sebelum tidur yang dilakukan klien) dan bagaimana menurut klien tentang kualitas tidur yang dimiliki (Adequate (kuat), inadequate (kurang kuat), atau bermasalah) (AOTA, 2019).
Evaluasi
Evaluasi sangat penting dilakukan untuk menggali lebih dalam tentang permasalahan klien dengan pemeriksaan terstandar. Evaluasi untuk sleep deprivation dapat dilakukan melalui pemeriksaan terstandar seperti Epworth Sleepiness Scale (1997), Pittsburgh Sleep Quality Index (Buysse et al., 1989), Dysfunctional Beliefs and Attitudes About Sleep (E Provide, 2007), Glasgow Sleep Effort Scale (Broomfield & Espie, 2005).
Selain itu seorang terapis okupasi juga dapat menggunakan pemeriksaan terstandar Occupational Profile of Sleep karya Pierce dan Summers (2011) dimana seorang terapis okupasi dapat menggunakannya untuk mengetahui lebih dalam tentang bagaimana rutinitas tidur, pola tidur dan lingkungan tidur klien yang kemudian akan dianalisis dan memberikan rekomendasi atau tujuan terapi terbaik bagi klien (Pierce & Summers, 2011).
Berikutnya untuk mengetahui occupation yang terdampak dari permasalahan tidur. seorang terapis okupasi dapat menggunakan Canadian Occupational Performance Measurement (COPM) atau Functional Independent Measure (FIM) (Eris & Andrew, 2018).
Sebelum menuju tahap penentuan intervensi, seorang terapis okupasi perlu memperhatikan faktor klien seperti tanggung jawab caregiver klien, pekerjaan dan kehidupan klien, nyeri dan kelelahan klien, gangguan keseimbangan, ketajaman penglihatan, kekuatan otot, integritas kulit, dan rentang gerakan di ekstremitas atas dan bawah, masalah integrasi atau pemrosesan sensorik, penggunaan obat-obatan, alkohol, nikotin dan lingkungan rumah klien (AOTA, 2019).
Intervensi
Setelah dilakukannya screening dan evaluasi maka seorang terapis okupasi akan dapat menentukan intervensi yang sesuai dengan kebutuhan klien. Penelitian berjenis meta-anlysis yang dilakukan Eris & Andrew (2018) berjudul Review Article Occupational Therapy Practice in Sleep Management: A Review of Conceptual Models and Research Evidence membahas tentang beberapa bentuk intervensi terapi okupasi dalam permasalahan tidur. Terdapat empat jenis bentuk intervensi yang digunakan dan efektivitas yang dibahas, antara lain:
- Menggunakan assistive device atau assistive equipment,
- Menggunakan aktivitas,
- Cognitive behaviour therapy for insomnia,
- Intervensi gaya hidup (life style intervention).
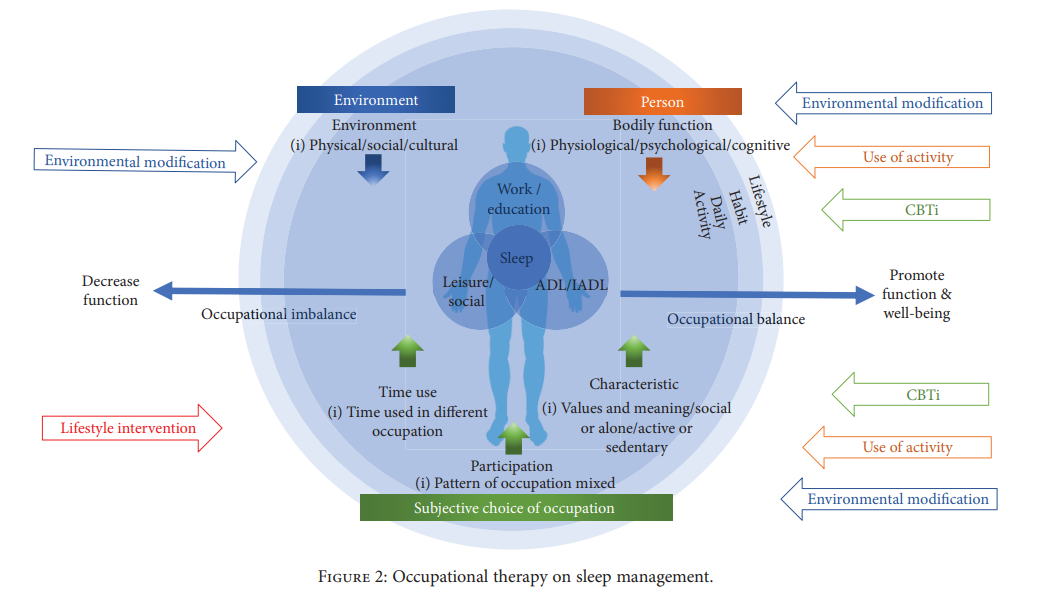
Menggunakan Assistive Device/Equipment
Bentuk intervensi ini terdapat dua jenis yaitu penggunaan assistive equipment dan positioning. Assistive device yang digunakan seperti bantal dreampad, selimut tebal, dan perlengkapan tidur seperti masker mata, penyumbat telinga (earplug) dan mesin peredam suara. Bantal Dreampad adalah sebuah teknologi yang sudah dipatenkan dimana dalam bantal tersebut terdapat musik yang menenangkan, yang merelaksasi tubuh dan pikiran, dan dilengkapi dengan fitur pencarian musik yang disukai klien.

Dreampad pillow dinilai efektif dalam membantu klien karena dapat meningkatkan durasi tidur, meningkatkan kualitas tidur, dan mengurangi frekuensi terbangun di malam hari. Ini juga membantu meningkatkan hasil sekunder dari anak autisme, seperti mengurangi perilaku maladaptive, meningkatkan atensi serta kualitas hidup dan kepuasan orang tua (Eris & Andrew, 2018). Kemudian positioning, bahwa posisi tidur terlentang lebih memberikan efek baik yaitu membuat tidur lebih lama dan mengurangi frekuensi bangun daripada posisi tengkurap (Jarus, et al., 2011).
Menggunakan Aktivitas

Terapis okupasi tidak akan jauh dari penggunaan aktivitas bermakna dalam intervensinya. Beberapa studi menunjukan penggunanan mind-body activity seperti meditasi, yoga dan pernapasan dapat digunakan sebagai intervensi permasalahan tidur. Meditasi dinilai efektif dalam menangani permasalahan tidur yaitu dapat membuat durasi tidur lebih lama dari pada hanya mengedukasi cara sleep-hygiene (Gutman, et al., 2016). Disamping itu, aktivitas yoga dan latihan pernapasan dinilai tidak efektif dalam mengatasi permasalahan tidur dan hanya mengurangi gejala depresi saja (Wen, et al., 2017).
Menggunakan Terapi Kognitif Perilaku (cognitive behaviour therapy)
Terapi kognitif perilaku untuk mengatasi insomnia (CBTi) atau gangguan tidur telah lama dipertimbangkan sebagai evidence-based practice. CBTi adalah program terstruktur yang bertujuan untuk meningkatkan tidur dengan mengidentifikasi dan mengubah pikiran dan perilaku negatif yang terkait dengannya, seperti kognitif traps dan keyakinan tentang hal-hal yang membatasi tidur (Eris & Andrew, 2018).
Penelitian tentang efektivitas CBTi pada Parkinson disease dengan jumlah 22 partisipan, dengan pre-test dan post-test dengan menggunakan sleep diary dan pemeriksaan Parkinson’s Disease Sleep Scale menunjukkan bahwa terjadi peningkatan kualitas tidur pada klien dengan Parkinson disease saat setelah dilakukan intervensi dengan metode CBTi (Yang & Petrini, 2012).
Intervensi Gaya Hidup

Intervensi gaya hidup berpusat pada peningkatan kebiasaan tidur sehat dan penjadwalan ulang aktivitas dan memfasilitasi pergantian peran pada elderly melalui edukasi, berbagi pengalaman dan pengaturan tujuan. Terlalu banyak atau terlalu sedikit aktivitas siang hari sangat terkait dengan pola tidur di malam hari, rescheduling aktivitas siang hari membantu seseorang dalam mencapai gaya hidup yang seimbang serta untuk memfasilitasi tidurnya pada malam hari. Program ini menunjukkan perubahan positif dalam perilaku tidur, termasuk peningkatan jam tidur, mengurangi kesulitan tidur, dan mengurangi mimpi buruk (Leland , et al., 2016).
Intervensi ini juga meminta klien agar mengurangi jam tidur siang hari dan meningkatkan keterlibatan dalam aktivitas di siang hari, terutama kegiatan sosial. Penelitian ini menunjukkan bahwa manajemen tidur tidak hanya menyangkut tidur tetapi juga partisipasi kegiatan fungsional siang hari yang dilakukan klien (Eris & Andrew, 2018).
Kesimpulan
Tidur merupakan main occupation bagi manusia. Tanpa kualitas tidur yang baik seseorang akan mengalami penurunan kualitas fungsional sehari-harinya. Terapis okupasi berperan penting dalam melakukan screening, evaluasi hingga intervensi bagi klien dengan sleep deprivation agar dapat menentukan program terapi terbaik. Beberapa cara dalam mengatasi gangguan tidur seperti penggunaan assistive device, aktivitas body-mind, CBTi, hingga perubahan gaya hidup telah diteliti dan digunakan sebagai evidence-based practice. Seorang terapis okupasi hanya perlu menentukan jenis intervensi terbaik sesuai dengan kebutuhan klien untuk dapat meningkatkan fungsional dan kualitas hidup klien.
Referensi
American Occupational Therapy Association. (2020). Occupational therapy practice framework: Domain and process (p. 7412410010). AMERICAN OCCUPATIONAL THE.
Smallfield, S., & Molitor, W. L. (2018). Occupational therapy interventions addressing sleep for community-dwelling older adults: A systematic review. American Journal of Occupational Therapy, 72(4), 7204190030p1-7204190030p9.
National Heart, Lung, and Blood Institute. Sleep Deprivation and Deficiency. 2012.
Bandyopadhyay, A., & Sigua, N. L. (2019). What is sleep deprivation?. American journal of respiratory and critical care medicine, 199(6), P11-P12.
Pierce, D., & Summers, K. (2011). Rest and sleep. In C. Brown & V. C. Stoffel (Eds.), Occupational therapy in mental health: A vision for participation (pp. 736–758). Philadelphia: F. A. Davis. Pizzi, M., & Richards, L. (2017). Promoti
Manisha Sheth, O. T. D., & Thomas, H. (2014). Managing Sleep Deprivation in Older Adults: A Role for Occupational Therapy. Sleep, S20.
T. Jarus, O. Bart, G. Rabinovich et al., “Effects of prone and supine positions on sleep state and stress responses in preterm infants,” Infant Behavior and Development, vol. 34, no. 2, pp. 257–263, 2011.
S. A. Gutman, K. A. Gregory, M. M. Sadlier-Brown et al., “Comparative effectiveness of three occupational therapy sleep interventions,” OTJR: Occupation, Participation and Health, vol. 37, no. 1, pp. 5–13, 2016.
P.-S. Wen, I. Herrin, A. L. de Mola et al., “Yoga for sleep, pain, mood, and executive functioning in persons with traumatic brain injury,” American Journal of Occupational Therapy, vol. 71, article 7111515267p1, 4_Supplement_1, 2017.
Yang, H., & Petrini, M. (2012). Effect of cognitive behavior therapy on sleep disorder in Parkinson’s disease in China: a pilot study. Nursing & health sciences, 14(4), 458-463.
N. E. Leland, D. Fogelberg, A. Sleight et al., “Napping and nighttime sleep: findings from an occupation-based intervention,” American Journal of Occupational Therapy, vol. 70, no. 4, pp. 7004270010p1–7004270010p7, 2016.